Czym jest kolano skoczka?
Kolano skoczka, czyli tendinopatia więzadła właściwego rzepki to zespół nadmiernego przeciążenia aparatu wyprostnego stawu kolanowego w skład którego wchodzi mięsień czworogłowy uda, rzepka i więzadło właściwe rzepki. Objawia się ono bólem przedniej okolicy kolana i dochodzi do niego, gdy więzadło właściwe rzepki jest regularnie narażane na duże przeciążenia i stres za sprawą aparatu wyprostnego kolana, zwłaszcza u osób wyczynowo i regularnie uprawiających sport wymagający dużej ilości skoków (najwyższy odsetek występuje u siatkarzy i koszykarzy wyczynowych).
Gdy więzadło właściwe rzepki staje się obiektem regularnej nadaktywności (podczas np. częstego skakania) powstające przeciążenia w jego obrębie nie mają możliwości na pełną regenerację. Rezultatem takiego niepełnego wyleczenia więzadła jest jego patologiczne osłabienie i zgrubienie, które nazywamy tendinopatią. Takie patologicznie więzadło może powodować silny ból i niepełnosprawność a w niektórych, cięższych przypadkach może się zerwać.
Zdarza się, że objawy występują po pojedyńczym epizodzie przeciążenia ekscentrycznego lub bezpośrednim uderzeniu w więzadło właściwe rzepki. (S.T. Canale, J.H. Beaty, Campbell Ortopedia operacyjna, t. III, Warszawa 2016, s. 2355.) Kolano skoczka może być też efektem zaburzonego ustawienia i budowy rzepki, niewłaściwego osiowego ustawienia nogi lub przeciążenia stawu kolanowego związanego z nadwagą.
Anatomia więzadła właściwego rzepki.
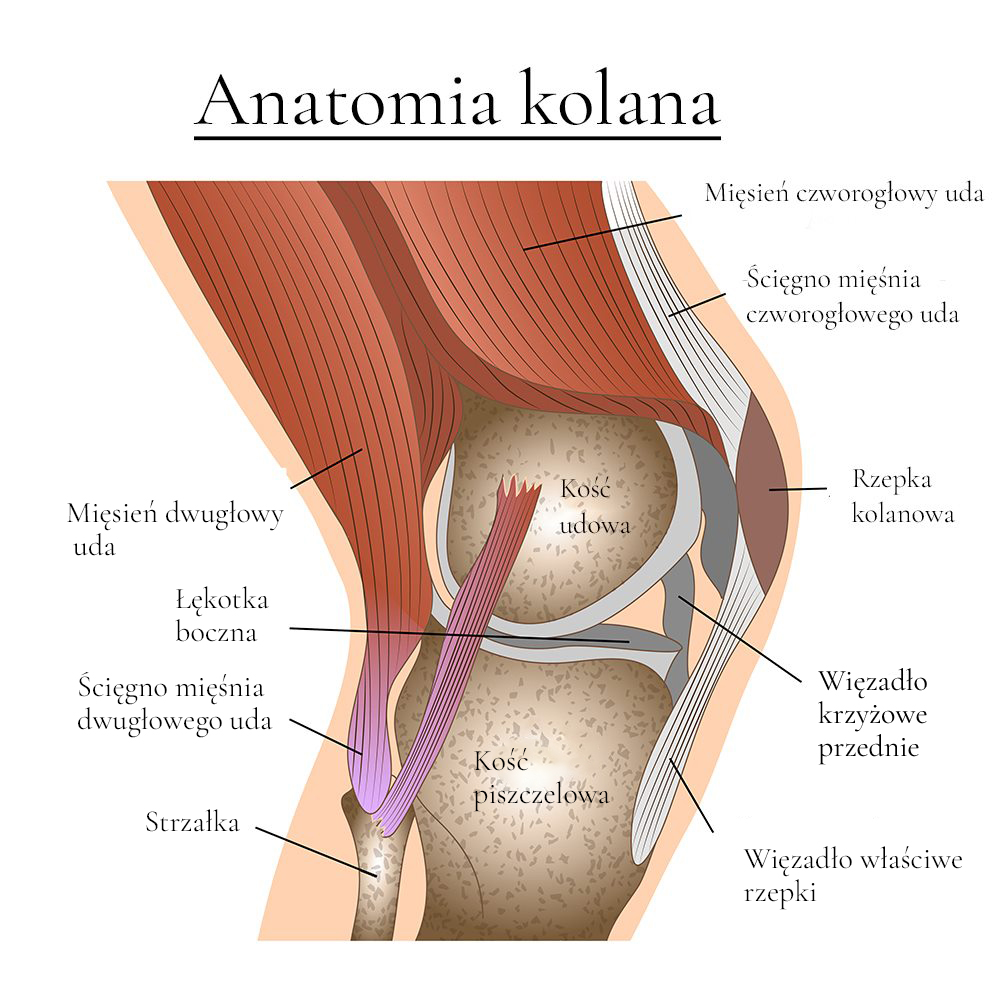
Więzadło właściwe rzepki znajduje się pomiędzy wierzchołkiem rzepki a guzowatością kości piszczelowej. Jest kontynuacją ścięgna mięśnia czworogłowego uda, które jest zlokalizowane nad rzepką i wypełnia grupę przednią mięśni uda. Mięsień czworogłowy uda, rzepka i więzadło rzepki są odpowiedzialne za prostowanie kolana podczas chodu, biegania i skakania i są znane pod wspólną nazwą jako aparat wyprostny stawu kolanowego.
Określenie kolano skoczka odnosi się do tendinopatii w trzech konkretnych lokalizacjach w obrębie tego właśnie aparatu wyprostnego stawu kolanowego:
- Tendinopatia ścięgna mięśnia czworogłowego uda – w okolicy przyczepu tego ścięgna do podstawy rzepki (górnej części rzepki). Tendinopatia ścięgna mięśnia czworogłowego uda występuje u 25% wszystkich przypadków kolana skoczka.
- Tendinopatia proksymalna więzadła rzepki – w okolicy wierzchołka rzepki (dolnego bieguna). Tendinopatia proksymalna rzepki to 65% wszystkich przypadków kolana skoczka.
- Tendinopatia dystalna więzadła rzepki – w okolicy górnej części kości piszczelowej zwanej guzowatością kości piszczelowej . Ta tendinopatia odpowiada za ok 10% wszystkich przypadków kolana skoczka. (M. Dan, W. Parr, D. Broe, M. Cross, W. R. Walsh, Biomechanics of the Knee Extensor Mechanism and Its Relationship to Patella Tendinopathy: A Review, "Journal of Orthopaedic Research", 2018, nr 36(12), s. 3105, https://doi.org/10.1002/jor.24120)
W dalszej części artykułu skupiamy się na tendinopatii proksymalnej więzadła rzepki, jako że występuje ona najczęściej.

Typowe czynniki ryzyka tendinopatii to:
- sport, który opiera się na powtarzalnych, intensywnych wyprostach kolan tj. skakanie, przysiady, wspinanie, bieganie.
- wiek – częściej u osób starszych.
- płeć - kolano skoczka jest najczęściej spotykane u mężczyzn.
- brak równowagi mięśniowej, który może wystąpić z powodu osłabienia lub nieprawidłowego napięcia mięśni. To następnie może zmienić biomechanikę aparatu wyprostnego kolana, powodując przeciążenie więzadła rzepki i tendinopatię.
- nieodpowiednie przygotowanie do sportu - jeśli więzadło jest nieprzygotowane na zwiększone wymagania w czasie uprawiania sportu może być podatne na urazy. Specyficzny dla danego sportu trening siłowy i efektywna rozgrzewka są niezbędne by zapobiegać tendinopatii.
- niespodziewane zmiany w stopniu aktywności takie jak rozpoczynanie uprawiania nowego sport lub zbyt szybka zmiana intensywności ćwiczeń.
- tendinopatia łączona jest również z nadwagą, wysokim cholesterolem i cukrzycą.
Symptomy.
Symptomy pojawiają się stopniowo i może minąć kilka miesięcy nim powtarzające się przeciążenia więzadła staną się problematyczne. Są nimi:
- ból ulokowany bezpośrednio pod kolanem
- ból, który staje się bardziej uporczywy wraz ze wzrostem aktywności takich jak chodzenie, bieganie czy skakanie
- ból, który wzrasta po ukończeniu aktywności fizycznej
- ból, który pojawia się po wydłużonych okresach odpoczynku tj. wstawanie z krzesła po kilku godzinach pracy przy biurku lub poranne wstawanie z łóżka
- ból przy pokonywaniu schodów i pochyłości
- sztywność kolana o poranku, która mija wraz z upływem dnia
Na podstawie tych objawów można wyróżnić 4 fazy kolana skoczka:
Faza 1. Ból występuje tylko po wysiłku fizycznym.
Faza 2. Ból jest odczuwalny podczas i po wysiłku fizycznym, ale czynności nie są upośledzone.
Faza 3. Ból występuje w czasie i po wysiłku fizycznym i towarzyszy mu narastające utrudnienie w uzyskaniu satysfakcjonujacej sprawności fizycznej.
Faza 4. Charakteryzuje się zmęczeniowym złamaniem rzepki bądź uszkodzeniem aparatu wyprostnego. (S. T. Canale & J. H. Beaty, art. cyt., s. 2355)
Diagnoza.
Uzyskanie właściwej diagnozy kolana skoczka jest kluczowe, ponieważ pozwala na wybranie najbardziej efektywnego leczenia. Aby tak się stało lekarz ortopeda przeprowadza badanie kliniczne (pogłębiony wywiad kliniczny oraz badanie fizyczne) a także badanie ultrasonograficzne. Już samo badanie kliniczne jest wystarczające do tego, by rozpoznać tendinopatię więzadła rzepki. Nie jest ono jednak w stanie dostarczyć informacji na temat struktury więzadła a także otaczających go tkanek, co jest niezwykle ważne zwłaszcza wtedy, gdy symptomy chorobowe nie ulegają poprawie.
Dopiero badanie USG pozwala uzyskać lekarzowi następujące informacje:
- Jak poważna jest tendinopatia?
- Czy więzadło jest uszkodzone?
- Czy występuje zapalenie otaczającej kaletki?
- Czy występuje zapalenie poduszeczki tłuszczowej?
- Czy w uraz są zaangażowane inne struktury, takie jak np. łękotka?
Leczenie.
Tendinopatia więzadła rzepki jest bardzo trudna w rehabilitacji, dlatego ważne jest, by leczenie rozpocząć jak najwcześniej. Składać się na nie mogą takie techniki jak:
- modyfikacja aktywności tak, by więzadło rzepki miało możliwość odpoczynku i rekonwalescencji
- ćwiczenia wzmacniające, rozciągające
- biomechaniczna reedukacja, która może obejmować naukę poprawnego biegania, skakania czy przysiadu
- manipulacja tkankami miękkimi lub akupunktura, których zadaniem jest zredukowanie bólu
- oklejanie taśmą (kinesiotaping) lub stosowanie ortezy w czasie uprawiania sportu
Fizjoterapia jest podstawą leczenia kolana skoczka (zwłaszcza w fazie 1 i 2), ale lekarz może zlecić także inne zabiegi, które będą jej towarzyszyć i zwiększać szansę na szybki progres. Są to iniekcje lub pozaustrojowa terapia falami uderzeniowymi.
Terapia falą uderzeniową to wytwarzanie serii fal dźwiękowych, które tworzą kontrolowane mikrourazy więzadła rzepki, co w konsekwencji stymuluje naturalny proces gojenia. Miejscowe zakończenia nerwowe otaczające bolesne więzadło zostają znieczulone przez te impulsy, co powoduje zmniejszenie się bólu i innych objawów.
Iniekcje zalecane są, gdy ból utrzymuje się dłużej niż 3 miesiące i pomimo stosowanej rehabilitacji nie ulega redukcji. Ma to szczególne znaczenie w następujących okolicznościach:
- ból utrudnia zasypianie lub wybudza w nocy ze snu
- ból w znaczący sposób ogranicza zdolność do realizowania codziennych zadań, uprawiania sportu czy aktywnego spędzania wolnego czasu
- ból nie ustaje, nie ulega redukcji
- ból utrudnia efektywne uczestnictwo w rehabilitacji
- 3 miesięczna rehabilitacja nie wpłynęła lub wpłynęła w bardzo małym stopniu na zminimalizowanie bólu
Istnieje kilka rodzajów iniekcji, które lekarz może zaproponować w leczeniu tendinopatii więzadła rzepki:
- Ostrzykiwanie dużą objetością roztworu pod kontrolą USG. Kiedy więzadło rzepki staje się „tendinopatyczne” jego wewnętrzna struktura zostaje naruszona. Zmiany tendinopatyczne napędzają proces neowaskularyzacji, czyli wzrostu nowych naczyń krwionośnych w samym więzadle i wokół niego. Tym nowym naczyniom towarzyszą małe nerwy, które, przypuszcza się, są odpowiedzialne za część bólu, który towarzyszy tendinopatii więzadła rzepki. Do iniekcji używa się kombinacji wody do iniekcji lub roztworu soli fizjologicznej i środka miejscowo znieczulającego w celu zatarcia tych małych naczyń i nerwów oraz zmniejszenia bólu. Okazjonalnie niewielka ilość kortykosteroidu (steryd) może zostać dodana do mieszanki używanej do iniekcji. Kortykosteroid ma silne działanie przeciwzapalne i jest zarezerwowany dla bardzo zaognionych przypadków tendinopatii więzadła rzepki, jednak w świetle obecnych badań, jego podanie powinno być rozważne i głęboko przemyślane, gdyż w pewnym stopniu może wpłynąć na zwiększenie ryzyka zerwania więzadła. (P. Resteghini, T. A. Khanbhai, S. Mughal, Z. Sivardeen, Double-Blind Randomized Controlled Trial. Injection of Autologous Blood in the Treatment of Chronic Patella Tendinopathy—A Pilot Study, "Clinical Journal of Sport Medicine", 2016, nr 26(1), s. 17-23, DOI: 10.1097/JSM.0000000000000184)
- Iniekcje z osoczem bogatopłytkowym (PRP) klinicznie udowodniono, że przyśpiesza proces regeneracji więzadeł. Metoda ta jednak zarezerwowana jest dla przypadków, w których zawiodły dwie poprzednie a to dlatego, że dowody wspierające jej użycie przy tendinopatii więzadła rzepki są minimalne a także istnieją dowody sprzeczne. (G. T. Cong, C. Carbello, C. L. Camp, Z. Album, A. Lebaschi, J. Zong, S. A. Rodeo, Platelet-Rich Plasma in Treating Patellar Tendinopathy, "Operative Techniques in Orthopaedics", 2016, nr 26(2), s. 110-116, https://doi.org/10.1053/j.oto.2015.12.005) PRP wymaga pobrania niewielkiej ilości krwi z żyły obwodowej, która później jest wirowana z dużą prędkością w specjalnej wirówce. To sprawia, że PRP zostaje odseparowane od innych cząsteczek krwi i później może być wstrzyknięte bezpośrednio do i w otoczenie ścięgna rzepki. Badania pokazują, że by z powodzeniem wyleczyć ból spowodowany tendinopatią potrzebne są 3 takie zabiegi.
Przeprowadzanie powyższych iniekcji pod aparatem USG ma na celu zapewnić precyzyjne wstrzyknięcie i uniknięcie potencjalnych efektów ubocznych.
U chorych z objawami fazy 3, w przypadku utrzymywania się objawów zaleca się leczenie operacyjne. To samo tyczy się chorych z objawami fazy 4. (S. T. Canale & J. H. Beaty, art. cyt., s. 2356)
Bibliografia:
1. Canale S. T., Beaty J. H., Campbell Ortopedia operacyjna, t. III, MediPage Sp. z o.o., 2016, s. 2355-2356
2. Cong G. T., Carbello C., Camp C. L., Album Z., Lebaschi A., Zong J., Rodeo S. A., Platelet-Rich Plasma in Treating Patellar Tendinopathy, "Operative Techniques in Orthopaedics", 2016, nr 26(2), s. 110-116
3. Dan M., Parr W., Broe D., Cross M., Walsh W. R., Biomechanics of the Knee Extensor Mechanism and Its Relationship to Patella Tendinopathy: A Review, "Journal of Orthopaedic Research", 2018, nr 36(12), s. 3105-3112
4. Resteghini P., Khanbhai T. A., Mughal S., Sivardeen Z., Double-Blind Randomized Controlled Trial. Injection of Autologous Blood in the Treatment of Chronic Patella Tendinopathy—A Pilot Study, "Clinical Journal of Sport Medicine", 2016, nr 26(1), s. 17-23
Konsultacja merytoryczna:
Lek. Dariusz Szala - ortopeda Orto Sport Center w Rzeszowie
